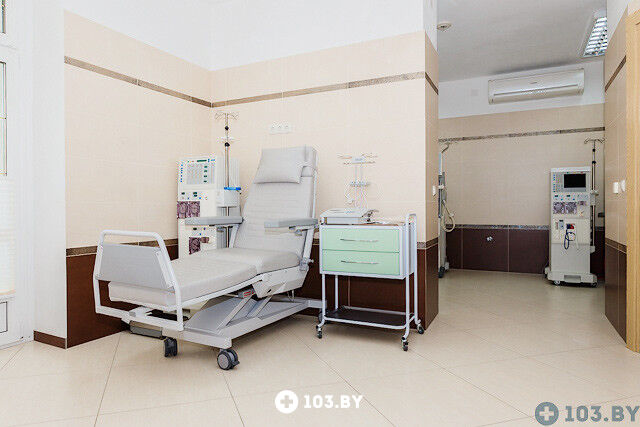
Медицинская реабилитация в стационаре







 Все фото
Все фотоПрограммы реабилитации:
- Программа реабилитации после Covid-19
- Реабилитация после травм опорно-двигательного аппарата
- Реабилитация пациентов с сердечно-сосудистой патологией
- Реабилитация пожилых пациентов
- Реабилитация пациентов после операции на щитовидной и паращитовидных железах
- Психотерапевтическая помощь
- Реабилитация при болезнях костно-мышечной системы
- Реабилитация пациентов с неврологической патологией
- Реабилитация пациентов после эндопротезирования суставов
- Реабилитация пациентов кардиологического профиля
- Реабилитация пациентов общеоздоровительного профиля
Общие противопоказания к реабилитации:
- Злокачественные заболевания на поздних стадиях процесса
- Тяжелые неврозы и расстройство личности с нарушениями поведения, агрессивным поведением
- Зондовое питание
- Вегетативное состояние
Наши программы:
- Реабилитация пациентов после острых заболеваний и травм, в амбулаторных условиях, условиях дневного стационара, и стационара с круглосуточным пребыванием. Уход за пациентами, у которых отсутствует реабилитационный потенциал;
- SPA-терапия;
- Корпоративное медицинское обслуживание для руководителей и персонала;
- Программа «Детокс»;
- Индивидуальная программа реабилитации.
Провести качественную реабилитацию в домашних условиях крайне сложно.
Медицинский центр «Элеос» использует новые реабилитационные технологии, оснащен современным оборудованием:
- аппараты кинезотерапии, эрготерапии для восстановления утраченных функций конечности и мелкой моторики,
- робототехнические комплексы для освоения навыков ходьбы, ранней вертикализации.
Программа реабилитации после Covid-19

Программа реабилитации для пациентов, перенесших коронавирусную инфекцию, в том числе внебольничную пневмонию, ассоциированную с Covid-19.
Цель программы:
- профилактика заболеваний дыхательной системы, особенно после перенесенной пневмонии;
- реабилитационная терапия органов и систем (дыхательной, сердечно-сосудистой, нервной, эндокринной, опорно-двигательной и др.), пострадавших после перенесенной вирусной инфекции;
- восстановление функций и поддержание общей физической работоспособности организма;
- лечение и профилактика астенического поствирусного синдрома.
Для того, чтобы вернуть человека к максимально полноценной для него жизни, предпринимается целый комплекс мер. Для каждого составляется индивидуальная программа реабилитации.
В программу реабилитации входит:
- Консультация терапевта.
- Бихимический и гематологический анализ крови .
- ЭКГ-диагностика и пульсоксиметрия (сатурация).
- Ручной массаж грудного отдела позвоночника.
- ЛФК (дыхательные и общеукрепляющие упражнения).
- Ингаляции лекарственные.
- Надвенное лазерное облучение крови.
- Общая магнитотерапия.
- Лазеротерапия.
- Лечебные ванны.
- Медикаментозная терапия.
Оптимальная продолжительность — 14 дней, минимальная — не менее 7 дней.
Лечебно-реабилитационные процедуры назначаются индивидуально с учетом медицинских показаний и противопоказаний.
Количество назначенных процедур по каждому виду лечебно-реабилитационных услуг предоставляется в размере пропорционально количеству дней пребывания по путевке.
Реабилитация после травм опорно-двигательного аппарата

Медицинская реабилитация пациентов после травм опорно-двигательного аппарата (без травм нервной системы) и восстановительных операций на мышцах, сухожилиях, связках, суставах и костях в после иммобилизационном периоде требует особого комплексного подхода, поскольку необходимо:
- устранить посттравматические отеки конечностей,
- восстановить движение в суставах (устранить контрактуры),
- восстановить мышечную силу,
- обучить правильному передвижению и самообслуживанию, использованию технических средств реабилитации.
Реабилитационные мероприятия после травм в обязательном порядке проводится мультидисциплинарной бригадой специалистов по медицинской реабилитации, в которую входят:
- врач-реабилитолог,
- травматолог-ортопед,
- врач-физиотерапевт,
- психотерапевт,
- инструктор ЛФК,
- специалист по массажу.
Индивидуальный подход с проведением индивидуальной программы медицинской реабилитации пациента с последствиями травм опорно-двигательного аппарата включает в себя:
- эрготерапию — восстановление утраченных двигательных навыков,
- индивидуальные занятия с инструктором по лечебной физкультуре (ЛФК),
- физиотерапевтическое лечение — электролечение, светолечение, теплолечение, водные процедуры, ручной и механический массаж,
- медикаментозное лечение,
- занятия в школе пациента.
Выполнение различных видов массажа (точечного, лимфодренажного, сегментарного, массажа конечностей) может помочь улучшить лимфо- и кровоток в организме, уменьшить ограничения подвижности в суставах, спастику мышц, снизить интенсивность боли.
Аппаратное физиотерапевтическое лечение может помочь улучшить кровоснабжение тканей, снизить трофические расстройства, нормализовать мышечный тонус, усилить противовоспалительное и противоотечное действие лекарственных средств, уменьшить образование спаек. Последовательная индивидуальная смена одного физиотерапевтического воздействия другим может помочь достичь высоких результатов реабилитации.
Квалифицированные специалисты в области двигательной реабилитации (инструкторы, методисты ЛФК) могут помочь восстановить сниженные навыки самообслуживания, подобрать технические средства реабилитации (трость, костыли, ходилки и др.) и адаптировать пациентов к ходьбе с ними.
Обязательным компонентом индивидуальной программы реабилитации является психотерапевтическая помощь. Психотерапевт и психолог могут помочь восстановить утраченное душевное равновесие, разобраться в себе, вернуть радость жизни, решить накопившиеся проблемы.
Реабилитация пациентов с сердечно-сосудистой патологией

Реабилитация пациентов пожилого возраста, страдающих заболеваниями сердечно-сосудистой системы, артериальной гипертензией, требует особого подхода и профессионализма врачей, поскольку для большинства лиц этого возраста характерно наличие нескольких заболеваний, каждое из которых проявляется по-разному, отличается особенностью течения и оказывает влияние на качество жизни. Более того, с возрастом увеличивается количество различных сопутствующих патологий, которые могут влиять как на течение основного заболевания, так и на выбор лекарственной терапии.
Эти заболевания могут затрагивать способность к самостоятельному передвижению, изменять походку, темп ходьбы. У большинства развиваются тревожные состояния, появляется чувство бессилия. С этими состояниями необходимо бороться, в чем могут оказать помощь наши опытные врачи-реабилитологи.
Для реабилитации пациентов используют:
- физиотерапевтические методы (УВЧ, СВЧ, КВЧ, ультразвуковая лазерная терапия),
- массаж,
- ингаляционную аэроионотерапию,
- бальнеотерапию,
- обучение дыханию,
- повышение эффективности дыхания специальными методами респираторной реабилитации,
- ходьбу,
- пешеходные прогулки,
- терренкур,
- климатотерапию,
- диетическое питание.
Соответственно программа реабилитации составляется индивидуально для каждого пациента опытными квалифицированными врачами-реабилитологами, врачами-физиотерапевтами, инструкторами лечебной физической культуры, врачами-психотерапевтами и психологами.
Кроме того, для достижения максимального положительного результата необходима выработка навыков самоконтроля, поддержания качества жизни, регуляции приема лекарств, диетотерапии с учетом переносимости пищевых продуктов.
Программу реабилитации могут помочь осуществить опытные квалифицированные врачи-реабилитологи, врачи-физиотерапевты, инструкторы лечебной физической культуры, врач-психотерапевт и психолог.
Реабилитация пожилых пациентов

Задачи, решаемые программой:
- Диагностика состояния здоровья
- Составление индивидуальной программы реабилитации в центре
- Составление рекомендаций на амбулаторный этап лечения и реабилитации
Показания к проведению программы:
- Профилактическое обследование
- Медицинское наблюдение
Диагностический блок:
- Осмотр терапевта
- Общий анализ крови
- Биохимический анализ крови (общий белок,липидограмма, общий биллирубин, мочевина, креатинин, мочевая кислота, кальций, магний, железо, глюкоза, Асат, АЛАТ, ЛДГ, КФК-МБ,pro-BNP, щелочная фосфотаза, Д-Димер, коагулограмма, ТТГ)
- Общий анализ мочи
- ЭКГ
- Дополнительный уход и наблюдение младшего и среднего персонала
Лечебный блок:
- Лечебная гимнастика с инструктором по индивидуальной программе с использованием тренажеров
- Диета базисная или щадящая
- Медикаментозная терапия
Ожидаемые результаты:
- Улучшение самочувствия
- Улучшение психоэмоционального фона
Реабилитационная программа рассчитана на 10–90 дней. Программа и медикаментозное лечение разрабатывается индивидуально при поступлении пациента.
Реабилитация пациентов после операции на щитовидной и паращитовидных железах
Особого внимание требует реабилитация пациентов, перенесших операции на щитовидной и паращитовидных железах. Целью реабилитационных мероприятий, проводимых при данном виде патологии, является, в первую очередь, коррекция состояний, развившихся в раннем периоде после проведения операции, или в отдаленном послеоперационном периоде.
На начальном этапе производится подбор гормональной терапии с учетом гистологической формы заболевания, сопутствующей патологии и возраста пациента. На более поздних этапах даются рекомендации по кратности контроля гормонального статуса, проводимого впоследствии амбулаторно.
При необходимости проводится коррекция осложнений, вызванных снижением уровня кальция в послеоперационном периоде, подбор дозы препаратов кальция, витамина Д и его активных метаболитов. При травматическом повреждении ветвей лицевого и тройничного нервов назначается медикаментозное лечение, а при парезах возвратного нерва — в комбинации со специальным фонопедическим комплексом (орошение гортани масляными растворами и фонопедические упражнения).
Широко применяемыми методами реабилитации являются физиотерапевтические процедуры, применение которых может помочь ускорить процесс заживления раны, скорректировать дисфонии и невропатии, которые могут развиться после операции.
Разработанная специально для таких пациентов программа «Школы пациентов с заболеваниями щитовидной железы» направлена на обучение их правилам приема препаратов, диетотерапии, а также ознакомить с правилами поведения, которые необходимо соблюдать в послеоперационном периоде.
Психотерапевтическая помощь
Обязательным компонентом индивидуальной программы реабилитации является психотерапевтическая помощь. Психотерапевт и психолог могут помочь разобраться в себе, восстановить утраченное душевное равновесие, решить накопившиеся проблемы, вернуть радость жизни.
В психотерапевтическом кабинете применяются современные методы лечения. Подбор и назначение медикаментов осуществляется строго с учетом особенностей течения заболевания, что сводит риск побочных эффектов к минимуму.
Помимо применения лекарственных средств лечение включает в себя обучение методам релаксации с применением музыкотерапии и ароматерапии, создание уютной и комфортной обстановки, что помогает пациенту восстановить душевное равновесие, обрести гармонию и найти решение многих жизненных проблем.
Реабилитация при болезнях костно-мышечной системы
Физиотерапевтические процедуры являются незаменимым этапом в лечении и реабилитации пациентов с болезнями костно-мышечной системы (остеоартриты, ревматоидный артрит, артрит травматический, остеохондроз позвоночника, сколиоз).
Назначаемые врачом в зависимости от показаний, они могут принести облегчение в состоянии и помочь скорому выздоровлению.
Основными из них являются следующие процедуры:
- Электро-светолечебные процедуры.
- Бальнеотерапия.
- FDN-терапия.
- Лечебная физкультура.
- Малогрупповые, индивидуальные занятия, занятия в тренажерном зале, лечебная физкультура в бассейне.
- Рефлексотерапия.
Реабилитация пациентов с неврологической патологией

Особого внимания к разработке комплексной реабилитационной программы требуют пациенты с неврологической патологией (радикулиты, повреждения периферических нервов), поскольку последствиями данных заболеваний могут быть:
- трудности в свободном передвижении,
- сложности во владении руками,
- у многих развиваются речевые нарушения.
Подобные последствия могут возникать, кроме того, и вследствие перенесенных инсультов, инфарктов мозга.
Задачи, решаемые программой:
- Диагностика функционального класса нарушений
- Составление индивидуальной программы реабилитации в центре
- Составление рекомендаций на амбулаторный этап лечения и реабилитации
Показания к проведению программы:
- Цереброваскулярные заболевания
- Раний, поздний восстановительный период инсульта, последствия инсульта головного, спинного мозга
- Восстановительный период черепно-мозговых травм
- Болезнь Паркинсона
- Рассеянный склероз
- Дегенеративные заболевания позвоночника
- Полинейропатии нижних конечностей
Диагностический блок:
- Осмотр невролога
- Общий анализ крови
- Биохимический анализ крови (общий белок, общий биллирубин, мочевина, креатинин,мочевая кислота,кальций, магний, железо, глюкоза, Асат, АЛАТ, ЛДГ, щелочная фосфотаза, Д-Димер, ТТГ)
- Общий анализ мочи
- ЭКГ
Лечебный блок:
- Лечебная гимнастика с инструктором по индивидуальной программе с использованием тренажеров
- Восстановление навыков самообслуживания, использование тренажеров, вертикализатор, тренажер для тренировки координации, стопперы, эллипс
- Диета базисная или щадящая
- Ручной массаж шейно-воротниковой зоны, спины, поясничной области, парализованных конечностей (классический, сегментарный, точечный), кинезиотейпирование
- Физиотерапия: водолечение, термолечение, электролечение, магнитотерапия, светолечение, ударноволновая терапия
- Медикаментозная терапия
Ожидаемые результаты:
- Улучшение самочувствия
- Восстановление навыков самообслуживания
- Улучшение в пределах функционального класса или улучшение на один функциональный класс
- Улучшение психоэмоционального фона
- Улучшение инструментальных данных
Реабилитационная программа рассчитана на 21–30 дней. Программа и медикаментозное лечение разрабатывается индивидуально при поступлении пациента.
Реабилитация пациентов после эндопротезирования суставов

Эндопротезирование суставов — это реконструктивная операция, цель которой состоит в восстановлении поврежденного сустава с помощью имплантации протеза. Для эндопротезирования существует несколько показаний, оно проводится чаще всего на больших суставах нижних конечностей.
Зачем нужна реабилитация после операции эндопротезирования сустава?
Независимо от типа протеза, его конструкции, оперированного сустава, хирургического метода, возраста пациента и его веса, общего состояния здоровья — каждому человеку после операции рекомендуется адекватная реабилитация. Реабилитацией после эндопротезирования тазобедренного, коленного и плечевого суставов в Беларуси занимается междисциплинарная команда врачей, включающая травматологов-ортопедов и реабилитологов. Команда квалифицированных специалистов разрабатывает индивидуальный план восстановительных мероприятий для каждого больного, что может помочь человеку в краткие сроки вернуться к активной и полноценной жизни.
Следует помнить, что успешно проведенная операция — лишь часть возвращения подвижности суставов и избавления от боли. Не меньшую роль играет правильный процесс реабилитации.
Как поводится реабилитация после эндопротезирования?
В Беларуси реабилитация после протезирования суставов начинается еще до операции или сразу же после нее. Индивидуальный план восстановления функций протезированного сустава разрабатывается с учетом состояния здоровья пациента, его веса и других характеристик. В ортопедическом стационаре, где проводилось эндопротезирование сустава, с первого дня после операции восстановлением пациента в течение 2–3 недель занимается опытный врач-реабилитолог, который, кроме составления индивидуального плана реабилитации, дает рекомендации по модификации образа жизни.
В первый день после операции пациенты начинают проводить реабилитацию, находясь еще в кровати. Постепенно увеличивается интенсивность физической терапии, возрастает объем производимых движений. Во время реабилитации после замены тазобедренного и коленного суставов сперва используются вспомогательные устройства, такие как ходунки или костыли, затем человек постепенно от них отказывается.
Весь процесс дооперационной и ранней послеоперационной реабилитации направлен на улучшение состояния сердечно-сосудистой и дыхательной систем, укрепление мышц и нервной системы, усилении кровоснабжения тканей. Для этого, кроме физических упражнений, проводят массаж, электростимуляцию, изометрические нагрузки. Для предотвращения развития осложнений со стороны легких и сердца пациента обучают специальной дыхательной гимнастике.
Лечебная физкультура чрезвычайно важна для достижения хорошего результата во время проведения реабилитации после эндопротезирования любых суставов. Ее цель состоит в предотвращении развития контрактур, усилении мышц вокруг оперированного сустава с помощью специально подобранных упражнений контролируемой интенсивности. Контрактуры, приводящие к ограничению объема движений в суставе, являются следствием рубцевания тканей вокруг сустава. Они препятствуют подвижности замененного сустава. В Минске реабилитологи тщательно обучают пациентов правилам, которые помогают предотвратить развитие контрактур, составляют программу домашних упражнений для укрепления мышц.
После выписки из стационара дальнейшее восстановление пациентов после протезирования суставов лучше всего проводить в специализированных реабилитационных отделениях Беларуси, в которых работают имеющие большой опыт и высокий профессионализм сотрудники. Полное восстановление пациенты заканчивают в специализированных реабилитационных санаториях, оснащенных по мировым стандартам.
В этих лечебницах, как и за границей, для проведения реабилитации после эндопротезирования суставов есть бассейны, тренажерные залы, физиотерапевтическое оборудование, массажные кабинеты, лечебные ванны.
Задачи, решаемые программой:
- Диагностика функционального класса нарушений
- Составление индивидуальной программы реабилитации в центре
- Составление рекомендаций на амбулаторный этап лечения и реабилитации
Показания к проведению программы:
- Состояния после эндопротезирования суставов
Диагностический блок:
- Осмотр ортопеда
- Общий анализ крови
- Биохимический анализ крови (общий белок, общий биллирубин, мочевина, креатинин, мочевая кислота, кальций, магний, железо, глюкоза, Асат, АЛАТ, ЛДГ, щелочная фосфотаза, Д-Димер, ТТГ)
- Общий анализ мочи
- ЭКГ
Лечебный блок:
- Лечебная гимнастика с инструктором по индивидуальной программе с использованием тренажеров
- Восстановление навыков самообслуживания, использование тренажеров, вертикализатор, тренажер для тренировки координации, стопперы, эллипс
- Диета базисная или щадящая
- Ручной массаж шейно-воротниковой зоны, спины, поясничной области, конечностей (классический, сегментарный, точечный), кинезиотейпирование.
- Физиотерапия: водолечение, термолечение, электролечение, магнитотерапия, светолечение, ударноволновая терапия
- Медикаментозная терапия
Ожидаемые результаты:
- Улучшение самочувствия
- Восстановление навыков самообслуживания
- Исчезновение жалоб или значительный регресс
- Улучшение на один функциональный класс
- Улучшение психоэмоционального фона
Реабилитационная программа рассчитана на 21–30 дней. Программа и медикаментозное лечение разрабатывается индивидуально при поступлении пациента.
Реабилитация пациентов кардиологического профиля

Задачи, решаемые программой:
- Диагностика функционального класса нарушений
- Составление индивидуальной программы реабилитации в центре
- Составление рекомендаций на амбулаторный этап лечения и реабилитации
Показания к проведению программы:
- Ишемическая болезнь сердца в стадии компенсации
- Артериальная гипертензия
- Метаболические нарушения
- Хронические нарушения ритма
- Облитерирующий атеросклероз сосудов
Диагностический блок:
- Осмотр кардиолога
- Общий анализ крови
- Биохимический анализ крови (общий белок,липидограмма, общий биллирубин, мочевина, креатинин, мочевая кислота, кальций, магний, железо, глюкоза, Асат, АЛАТ, ЛДГ, КФК-МБ, pro-BNP, щелочная фосфотаза, Д-Димер, коагулограмма, ТТГ)
- Общий анализ мочи
- ЭКГ
- Холтеровское мониторирование ЭКГ
- Суточное мониторирование АД
- ЭХО КГ, УЗИ ОБП, УЗИ БЦА, УЗИ щитовидной железы
- Консультация невролога, окулиста, эндокринолога
Лечебный блок:
- Лечебная гимнастика с инструктором по индивидуальной программе с использованием тренажеров
- Диета базисная или щадящая
- Ручной массаж шейно-воротниковой зоны (классический, сегментарный, точечный)
- Физиотерапия: лазер на область сердца, магнитотерапия грудного отдела позвоночника
- Медикаментозная терапия
Ожидаемые результаты:
- Улучшение самочувствия
- Исчезновение жалоб или значительный регресс
- Улучшение на один функциональный класс
- Улучшение психоэмоционального фона
- Улучшение инструментальных данных
Реабилитационная программа рассчитана на 10–14 дней. Программа и медикаментозное лечение разрабатывается индивидуально при поступлении пациента.
Реабилитация пациентов общеоздоровительного профиля
Задачи, решаемые программой:
- Диагностика состояния здоровья
- Составление индивидуальной программы реабилитации в центре
- Составление рекомендаций на амбулаторный этап лечения и реабилитации
Показания к проведению программы:
- Профилактическое обследование
Диагностический блок:
- Осмотр терапевта
- Общий анализ крови
- Биохимический анализ крови (общий белок,липидограмма, общий биллирубин, мочевина, креатинин, мочевая кислота, кальций, магний, железо, глюкоза, Асат, АЛАТ, ЛДГ, КФК-МБ, pro-BNP, щелочная фосфотаза, Д-Димер, коагулограмма, ТТГ)
- Общий анализ мочи
- ЭКГ
- ЭХО КГ, УЗИ ОБП, УЗИ БЦА, УЗИ щитовидной железы
- Консультация невролога, окулиста, эндокринолога
Лечебный блок:
- Лечебная гимнастика с инструктором по индивидуальной программе с использованием тренажеров
- Диета базисная или щадящая
- Ручной массаж (классический, сегментарный, точечный)
- Физиотерапия
Ожидаемые результаты:
- Улучшение самочувствия
- Улучшение психоэмоционального фона
Реабилитационная программа рассчитана на 5–12 дней. Программа и медикаментозное лечение разрабатывается индивидуально при поступлении пациента.
Цены
- Все/
- Медицинская реабилитация
Отзывы2
Отзывы81
Вы можете настроить параметры использования файлов cookie или изменить свое согласие в более позднее время. Для получения дополнительной информации о целях, сроках и порядке использования файлов cookie вы можете ознакомиться с нашей Политикой обработки файлов cookie